【摘要】以甲状腺癌为例,AI通过症状分析与疾病关联推理,辅助患者实现早期确诊,将癌症生存率从晚期的50%以下提升至早期的90%以上。这不仅展现了AI在优化诊断流程、降低漏诊风险方面的价值,更预示着一个由“医生临床经验+AI数据分析+患者主观感受”构成的三维诊断新范式正在到来,同时其带来的社会经济效益也极为显著。
引言
在医疗诊断的漫长历史中,医生的经验和判断力一直是守护生命的第一道,也是最重要的一道防线。但即便是最资深的医生,也无法穷尽所有医学知识,无法完全摆脱人类固有的认知局限。当症状模糊、病因复杂时,误诊和漏诊的阴影便悄然笼罩。
美国女性劳伦·班农的经历,就像一部情节跌宕的医疗悬疑剧。体重骤降、胃痛、疲劳,这些看似寻常的症状,让她在求医路上屡屡碰壁,先后被贴上“类风湿关节炎”和“胃酸反流”的标签。传统诊疗路径在这里似乎走入了死胡同。
转折点出现在一个看似不经意的举动上。她将自己的症状输入了一个AI分析工具。这个数字世界的“侦探”没有被纷繁的表象迷惑,而是基于海量数据,冷静地指出了一个被忽略的可能性——桥本氏病,并建议进行一项关键的血液检测,TPO抗体。
这个建议,如同一束光,瞬间照亮了迷雾。后续的检查不仅证实了AI的推测,更揪出了潜藏在背后的真正元凶——两个癌性肿块,甲状腺癌。幸运的是,一切都还早,癌症尚未转移。
这个案例并非孤例,它是一个强烈的信号。人工智能,这个曾经只存在于科幻小说中的概念,正以一种前所未有的方式,深度介入到关乎生死的医疗决策中。它不是要取代医生,而是要成为医生最强大的“外挂”和“副驾”,与医生、患者共同构建一个更高效、更精准、更具人文关怀的诊断新体系。这篇文章,将深入剖析AI如何在这场与癌症的赛跑中,为我们赢得宝贵的时间,以及它将如何重塑我们对未来医疗的想象。
一、💡 AI介入癌症早筛的全新路径
%20拷贝-mjbl.jpg)
劳伦·班农的案例,完美地展示了AI如何像一名冷静的侦探,在纷繁复杂的线索中找到关键证据,从而改变整个案件的走向。这背后,是一套与传统诊疗截然不同的工作逻辑和价值体系。
1.1 传统诊断的困境与瓶颈
要理解AI的价值,我们必须先审视传统诊断流程中那些难以逾越的障碍。
主观经验的局限 医生的诊断很大程度上依赖于个人知识库和临床经验。面对非典型症状或罕见病,经验可能成为一种“锚定效应”,将思维固化在几种常见病的可能性上,从而忽略了其他线索。劳伦最初被诊断为类风湿关节炎和胃酸反流,就是这种认知偏差的体现。
信息过载与时间压力 一名医生每天需要面对大量患者,问诊时间有限。在短时间内,要从患者碎片化、有时甚至是带有情绪色彩的描述中,完整捕捉所有关键信息,并与脑海中庞大的疾病谱进行匹配,是一项巨大的挑战。这无疑增加了信息遗漏和判断失误的风险。
“头痛医头,脚痛医脚”的割裂 现代医学分科越来越细,这在提升专业深度的同时,也可能导致“只见树木,不见森林”。患者的症状可能涉及多个系统,但他们往往根据最明显的症状挂号。跨学科的综合判断变得困难,而AI恰恰擅长打破这种数据孤岛。
1.2 AI驱动的诊断新范式
AI的介入,并非简单地将医生的工作自动化,而是创造了一种全新的协作模式。我们可以称之为**“患者主动+AI提示+医生验证”**的闭环。
患者主动输入(Patient-Initiated Input) 这是整个流程的起点。患者不再是被动接受问询的对象,而是成为信息的主动提供者。他们可以将自己感受到的所有症状,无论多么细微或看似无关,完整地输入AI系统。
AI分析提示(AI-Powered Analysis & Suggestion) AI的核心价值在此刻体现。它利用自然语言处理(NLP)技术理解患者的描述,然后在其庞大的、实时更新的医学知识图谱中进行高速运算。这个知识图谱包含了无数的病例、医学文献、临床指南和药物信息。AI能够快速识别症状组合与不同疾病之间的潜在关联强度,甚至发现人类医生凭直觉难以建立的弱关联。最终,它会生成一份包含多种可能性疾病以及相应检查建议的报告。
医生验证决策(Physician-Validated Decision) 这份AI报告并非诊断书,而是一份高质量的“情报汇总”。患者带着这份报告找到医生,医生则从“大海捞针”的角色,转变为手持“藏宝图”的决策者。医生可以结合AI的提示,进行针对性的体格检查、追问病史,并开具最关键的影像学或实验室检查,最终做出权威诊断。
1.3 流程对比:从单向到协同
为了更直观地理解这种变革,我们可以用流程图来对比两种模式的差异。
传统诊疗流程(单向线性)
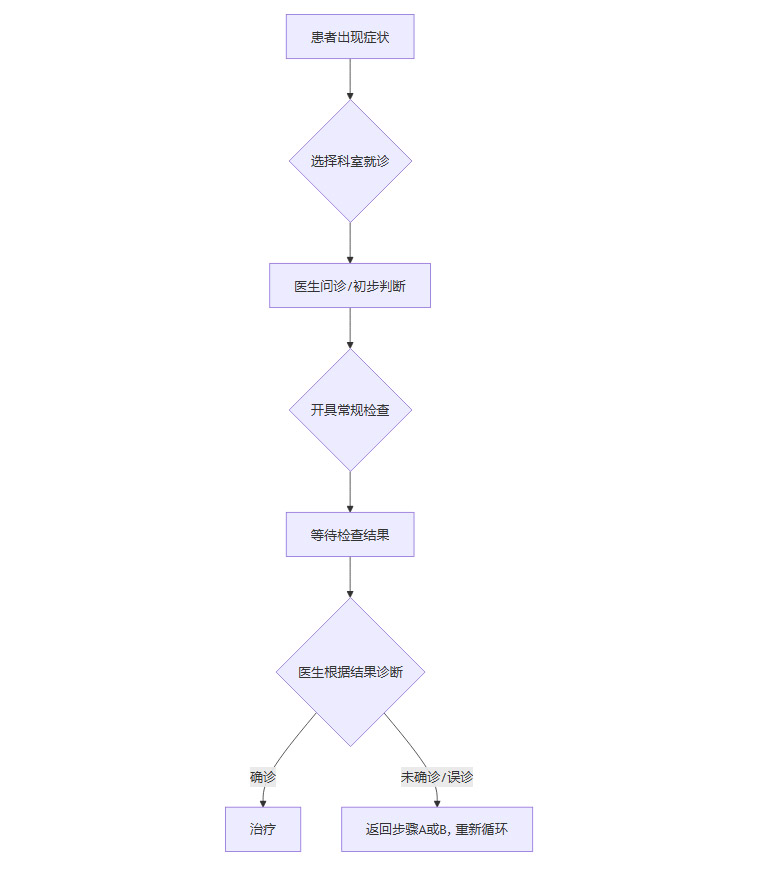
这个流程是线性的,高度依赖C环节中医生的个人判断。一旦C环节出现偏差,患者可能就会像劳伦一样,在H环节中反复循环,耗费大量时间、金钱和精神。
AI辅助诊疗流程(协同闭环)
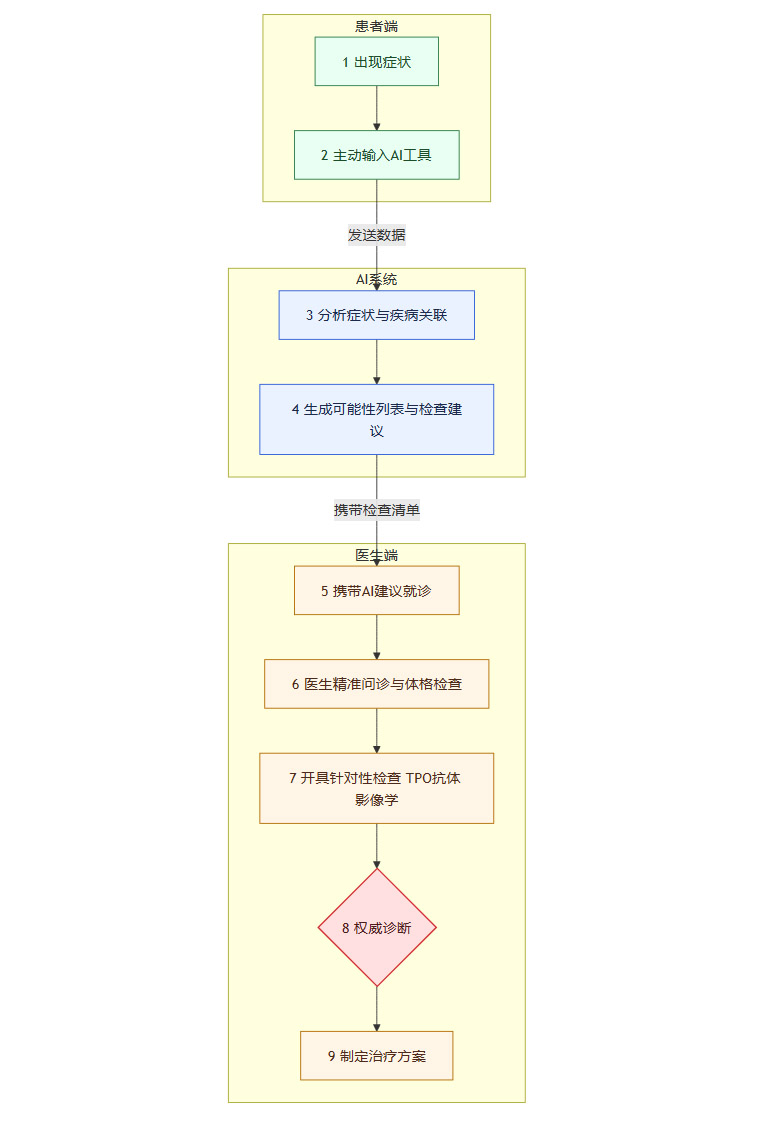
在这个新流程中,AI扮演了**“导航员”和“超级助理”的角色。它将一个开放式的、充满不确定性的探索问题,转化成一个或多个封闭式的、需要被验证的假设。这极大地缩短了确诊路径,降低了对医生个人经验的过度依赖,从而显著减少了漏诊和误诊的概率**。
二、📊 AI在早诊中的双刃剑效应
任何技术的应用,都像一枚硬币的两面,AI在医疗领域的应用也不例外。承认它的巨大优势,同时清醒地认识其局限,是确保这项技术能够安全、有效、负责任地服务于人类健康的前提。
2.1 优势分析:效率、客观性与可及性
AI在癌症早筛和辅助诊断中展现出的优势是革命性的,主要体现在以下几个方面。
超越人类极限的效率
AI处理信息的速度是人类无法比拟的。例如,在病理切片分析中,一位病理医生阅完一张数字切片可能需要数十分钟甚至更久,而AI可以在几分钟内完成初步筛查,并精准标注出可疑区域。在消化道内镜检查中,如“内镜精灵”这样的AI系统,能够实时辅助医生识别黏膜下的微小病变,其反应速度以毫秒计,有效防止了因医生视觉疲劳或注意力不集中导致的遗漏。这种效率的提升,意味着在相同时间内可以筛查更多的人群,是实现大规模癌症早筛普查的技术基础。极致的客观性与一致性
人类的判断会受到情绪、疲劳、环境甚至个人偏见的影响。同一个医生在周一上午和周五下午的状态可能完全不同。两名不同的医生对同一张影像的判读也可能存在差异。AI则完全没有这些问题。只要算法和数据集不变,它对同一份数据的分析结果永远是稳定和可重复的。这种极致的客观性,为医疗诊断提供了一个极其稳定的“锚点”,有助于推动诊断标准的统一和规范化。打破时空限制的可及性
优质医疗资源在地理分布上极不均衡。偏远地区的患者往往难以接触到顶尖的专家。而基于云端的AI医疗服务,可以轻易地跨越地理鸿沟。基层医生可以通过上传影像或病例数据,获得堪比一线专家的辅助分析。患者也可以通过手机上的应用程序,随时随地进行症状自查和健康风险评估。这极大地提升了优质医疗服务的可及性,对于促进医疗公平具有深远意义。强大的多维数据融合能力
现代医学诊断越来越依赖多模态数据,包括影像学(CT, MRI, PET)、病理学、基因组学、蛋白质组学以及临床表征等。人类大脑很难同时处理并理解如此庞杂、异构的数据。AI,特别是深度学习模型,则非常擅长于此。它可以从不同维度的数据中学习和挖掘深层关联,构建出远比单一数据源更精准的预测模型。例如,通过融合病理图像和基因表达数据,AI可以更准确地预测肿瘤的恶性程度和患者的预后。
2.2 局限与挑战:不可逾越的红线
尽管AI光芒四射,但它目前的局限性同样突出。这些局限定义了AI在医疗领域不可逾越的“红线”。
无法进行物理世界的交互
医学诊断远不止于分析数据。医生的触诊、听诊、叩诊等体格检查,是获取生命体征信息不可或缺的环节。 颈部肿块的大小、质地、活动度,腹部的压痛、反跳痛,心肺的杂音,这些关键信息是AI无法通过屏幕获取的。同样,与患者的情感交流、人文关怀、建立信任关系,这些“有温度”的医疗行为,也是冰冷的算法无法替代的。对输入信息的绝对依赖
AI分析的质量,完全取决于输入数据的质量。所谓“Garbage in, garbage out”(垃圾进,垃圾出)。如果患者输入的症状描述不准确、不完整,或者上传的影像质量低劣,AI的分析结果很可能会产生巨大偏差。它缺乏人类的常识和追问能力,无法判断患者是否遗漏了关键信息,比如用药史、家族史等。缺乏真正的临床决策权与责任主体
目前的AI,无论多么先进,其法律和伦理定位都只是一个“辅助工具”。它不能,也不应该拥有最终的临床决策权。诊断和治疗方案的确定,必须由具备执业资格的医生来完成,并由其承担相应的法律责任。 这是一个无法撼动的核心原则。如果盲目听从AI的建议而延误病情,责任谁来承担?这是AI商业化落地前必须解决的根本性问题。算法的“黑箱”与偏见问题
许多先进的深度学习模型,其内部决策逻辑极其复杂,难以用人类语言清晰解释,这就是所谓的“黑箱问题”。医生和患者可能知其然,但不知其所以然,这给建立信任带来了挑战。更严重的是,如果训练AI的数据本身存在偏见(例如,数据主要来自某一特定人种、年龄段或地区),那么训练出的模型也会继承甚至放大这种偏见,对代表性不足的群体做出错误的判断。
2.3 平衡之道:理性看待AI的“神话”与现实
文章标题中“生存率从50%提升到90%”的数据,虽然基于甲状腺癌的真实临床统计,但我们必须清醒地认识到,这并非一个可以简单套用在所有癌症上的“万能公式”。
不同癌种的生存率提升幅度差异巨大。 对于一些进展迅速、早期症状极其隐匿的癌症,如胰腺癌,即便有AI辅助,早期发现的难度依然极大,其生存率的提升幅度可能远不及甲状腺癌。
因此,我们需要在“AI神话”和残酷的医学现实之间找到一个平衡点。AI不是万能的救世主,它更像是一个能力超群的“新兵”,需要在一个经验丰富、规则明确的指挥体系(即现行医疗体系和资深医生)下,才能最大限度地发挥其战斗力。
公众和患者应该将AI视为一个强大的健康管理和自查工具,一个与医生沟通的“高效翻译”,而不是一个可以替代医生的“在线神医”。它的价值在于**“提示风险”和“提供线索”,而非“下达诊断”**。
三、🔬 案例深究:甲状腺癌与AI的精准狙击
%20拷贝-xbgw.jpg)
让我们再次回到劳伦·班农的案例,通过解剖这只“麻雀”,来更深入地理解AI是如何在具体的疾病诊断中发挥作用的。这个案例的关键,在于AI成功地将非典型症状与一个关键的中间诊断“桥本氏病”联系了起来。
3.1 甲状腺癌的“隐形杀手”特性
甲状腺癌被称为“懒癌”,因为其恶性程度相对较低,进展缓慢。但“懒”不等于“无害”。一旦它突破了甲状腺的包膜,发生远处转移,治疗难度和死亡风险都会急剧上升。
其早期诊断的困难之处在于症状的隐匿性和非特异性。
典型症状
颈部无痛性肿块,通常直径大于1厘米,质地较硬,活动度差。
声音嘶哑,且持续超过2周,常规治疗无效。
吞咽困难或呼吸困难,有进行性加重的趋势。
非典型症状
劳伦的体重骤降、胃痛等,就属于非典型症状。这些症状很容易被归因于消化系统或内分泌系统其他问题,从而导致诊断方向的偏离。无症状者
临床上,约有30%的早期甲状腺癌患者没有任何明显症状,仅在体检或因其他疾病进行颈部影像学检查时偶然发现。
正是这种“隐形”特性,使得早期发现变得至关重要。下面的表格清晰地展示了“早”与“晚”的天壤之别。
从90%到50%,这不仅仅是数字的跌落,背后是无数家庭的希望与破碎。AI的价值,就在于它有潜力将更多的患者“拦截”在生存率超过90%的早期阶段。
3.2 桥本氏病:一个关键的“中间线索”
在劳伦的案例中,AI给出的关键提示是“桥本氏病”。这是一种自身免疫性甲状腺炎,也是导致甲状腺功能减退最常见的原因。
为什么这个提示如此重要?因为桥本氏病与甲状腺癌之间存在着已知的关联。研究表明,桥本氏病患者发生甲状腺乳头状癌(最常见的甲状腺癌类型)的风险较正常人群更高。虽然其中的具体机制尚在研究中,但长期的慢性炎症环境被认为是重要的诱因之一。
AI之所以能做出这个推断,是因为它的知识库中存储了“体重变化、疲劳、胃肠道症状”等与“桥本氏病/甲状腺功能异常”的强关联数据。它“知道”这些看似分散的症状,可能共同指向一个免疫系统和内分泌系统的问题。
而桥本氏病的诊断,恰恰需要特定的实验室检查来证实。
AI的建议——检测TPO抗体,正是打开这个诊断链条的钥匙。 如果没有这个建议,医生很可能继续在消化科或风湿免疫科的思路上打转。一旦TPO抗体被证实为阳性,那么甲状腺就成为了重点怀疑对象,后续的甲状腺功能检测和超声检查就变得顺理成章,最终使得隐藏的癌性肿块无所遁形。
3.3 劳伦·班农案例复盘:AI如何串联线索
现在,我们可以完整地复盘AI在这个过程中的思维链条。
接收信息 劳伦输入“体重骤降”、“胃痛”、“疲劳”等症状。
初步关联 AI在知识库中搜索与这些症状相关的疾病。它发现,这些症状虽然分散,但都与“代谢紊-乱”、“自身免疫”等高阶概念相关。
聚焦靶点 在众多可能性中,AI计算出“桥本氏病”和“甲状腺功能异常”的概率得分较高。因为它“学习”过大量病例,知道这两种情况可以同时引发上述多种看似无关的症状。
提出验证路径 为了验证这个高概率假设,AI给出了最直接、成本效益最高的验证方法——建议进行TPO抗体检测。这是一个非常精准的建议,远比进行全身CT等昂贵且有辐射的“大撒网”式检查要高明。
触发临床行动 劳伦拿着这个“情报”找到了医生。医生基于这个明确的线索,开具了针对性的检查,从而启动了通往最终正确诊断的“快速通道”。
在这个过程中,AI没有进行任何物理操作,也没有做出任何最终诊断。它所做的,是基于数据和逻辑,提供了一个高质量的、可被验证的、能够打破僵局的“下一步行动建议”。这正是当前阶段医疗AI最核心、最现实的价值所在。
四、🚀 权威AI临床应用的实践与效益
劳伦·班农的案例虽然引人注目,但它更多代表了面向消费者的AI自查工具的应用场景。在更严肃的临床环境中,经过严格验证和监管机构(如FDA、NMPA)批准的专业医疗AI系统,早已在各大医院的实际工作中大显身手,并创造了巨大的临床价值和经济效益。
4.1 “数字猎手”:AI在医学影像中的应用
医学影像学是AI应用最成熟、成果最显著的领域之一。AI在这里扮演着一位不知疲倦、眼力超凡的“数字猎手”,帮助医生从海量的像素点中发现“敌人”的踪迹。
消化内镜下的“鹰眼”——内镜精灵
消化道癌症(如食管癌、胃癌、结直肠癌)的预后与发现早晚直接相关。早期癌变往往只是黏膜层微小的颜色、形态或血管纹理变化,在快速移动的内镜视野中极易被忽略。由中国工程院院士李兆申团队联合研发的“内镜精灵”(EndoAngel),是这一领域的杰出代表。它可以在内镜检查过程中,实时分析摄像头捕捉到的高清图像。一旦发现可疑病灶,系统会立刻发出提示音,并在屏幕上用方框将其锁定。
这意味着,有超过一万名患者,因为AI的“火眼金睛”,避免了癌症发展到中晚期的悲剧。 这种实时辅助,不仅弥补了医生可能因疲劳或经验不足造成的疏忽,也为内镜检查的标准化和同质化提供了强有力的技术保障。
肺结节筛查的“不知疲倦的阅片员”
低剂量螺旋CT(LDCT)是目前公认的肺癌高危人群筛查的有效手段。但一次LDCT扫描会产生数百张断层图像,医生需要逐一审阅,工作量巨大且容易视觉疲劳。肺结节AI辅助诊断系统能够自动识别、测量和评估CT图像中的肺结节。它不仅能发现医生肉眼可能忽略的微小结节(如直径小于5mm),还能根据结节的大小、密度、边缘形态等特征,依据权威指南(如LIDC-IDRI、Lung-RADS)对其恶性风险进行初步评估。
这极大地减轻了放射科医生的阅片负担,让他们能将更多精力投入到对可疑结节的复核和定性诊断上,从而将阅片效率提升了50%以上。
乳腺肿瘤筛查的“多面手”——腾讯觅影
乳腺癌是全球女性发病率最高的癌症。乳腺X线摄影(钼靶)是主要的筛查手段。腾讯觅影等AI系统,能够辅助医生分析钼靶图像,识别钙化点、肿块等可疑征象,并根据BI-RADS标准进行分级评估。临床试验数据显示,其检测乳腺癌的敏感度达到90%,特异度也达到较高水平,有效提升了筛查的准确性和效率。
4.2 经济效益:一笔显而易见的“健康账”
AI辅助早期发现,不仅是在挽救生命,也是在为整个社会节省巨额的医疗开支。这笔经济账,清晰而深刻。
我们仍以甲状腺癌为例,进行一个简化的成本效益分析。
通过简单的计算可以发现,一次成功的早期发现,可能为患者和支付方节省高达80%的直接医疗费用。
如果将这个模型放大到整个社会层面,效益将是惊人的。前文提到的“内镜精灵”,据测算,其协助发现的1.3万例早癌及癌前病变,为患者和国家医保基金节省的医疗开支接近41亿元人民币。这笔钱,如果投入到更多的预防和筛查项目中,将形成一个巨大的良性循环。
AI的社会经济效益,体现在一个简单的逻辑上,即“预防优于治疗,早诊优于晚治”。 它通过技术手段,将医疗资源投入的重心,从昂贵的、被动的晚期治疗,向低成本的、主动的早期筛查和预防前移。这对于应对全球日益严峻的人口老龄化和慢性病挑战,具有战略性的意义。
五、🧭 AI医疗工具的定位与安全使用指南
%20拷贝-acqc.jpg)
随着AI医疗工具的普及,一个新问题摆在了我们面前,如何正确地认识和使用它们?将AI视为“神器”或“魔鬼”都是片面的。我们需要一份清晰的“使用说明书”。
5.1 AI医疗工具的分类
当前市面上的AI医疗工具,根据其应用场景和监管状态,大致可以分为两类。
理解这个分类至关重要。对于I类工具,医生是使用者和把关人。而对于II类工具,公众作为直接使用者,更需要保持清醒的头脑和审慎的态度。
5.2 给公众的实用建议:如何与AI“对话”
当您决定使用一个症状自查AI工具时,请遵循以下建议,以最大限度地发挥其价值,并规避潜在风险。
提供高质量的输入信息
AI的分析完全基于您提供的信息。为了让它做出更靠谱的推断,请尽可能提供详细、准确的信息。症状描述 不仅要说“胃痛”,还要描述是“上腹部烧灼样痛”还是“脐周隐痛”。
持续时间 症状是持续了一天,还是一周,还是断断续续几个月?
伴随症状 除了主要症状,还有没有其他不适?比如发热、乏力、体重变化等。
关键病史 是否有高血压、糖尿病等慢性病?近期是否服用过特殊药物?
家族史 直系亲属中是否有人患有相关疾病?
将AI建议视为“就医导航”而非“诊断圣旨”
AI给出的任何疾病可能性列表或检查建议,都绝对不能作为自我诊断或自我用药的依据。它的正确用法是,将这份报告带到医院,展示给专业医生。您可以这样和医生沟通,“医生您好,我最近有这些症状(展示症状列表),我用一个工具分析了一下,它提示可能与某某疾病有关,建议做某某检查(展示AI建议),想请您帮我看看,有没有这个必要?”
这种沟通方式,既尊重了医生的专业权威,又高效地提供了有价值的线索,有助于医生快速聚焦问题。
警惕身体发出的“红色警报”
无论AI怎么说,如果您的身体出现了以下“红色警报”信号,请立即就医,不要有任何迟疑。颈部出现快速增大的无痛性肿块。
持续超过两周、无法解释的声音嘶哑。
进行性加重的吞咽或呼吸困难。
不明原因的体重在短期内显著下降(如半年内下降超过10%)。
身体任何部位出现异常出血。
5.3 对行业的建议:建立AI建议分级制度
为了帮助用户更好地判断AI建议的可靠性,行业可以探索建立一套AI医疗建议的分级制度。这个制度可以基于建议背后的循证医学证据强度。
通过这样的分级,用户可以更理性地看待AI的输出,避免因一个低可靠性的建议而产生不必要的“健康焦虑”。
六、🤝 未来展望:走向人机协同的三维诊断模式
人工智能在医疗领域的征程,才刚刚开始。它所引发的变革,远不止于提升效率和准确率,更在于重构医生、患者和技术三者之间的关系,催生一种全新的诊疗模式。
中国工程院院士樊代明曾指出,AI在肿瘤防治中能解决很多实际问题,但目前仍处于初级阶段,不能盲目依赖,高水平的医生依然是诊疗的核心。这一观点精准地指出了未来发展的方向——人机协同,而非机器替代。
未来的医疗场景,将不再是医生与患者的“二人转”,而是一个**“医生+AI+患者”**的三方协作舞台。
医生的角色 从全知全能的知识掌握者,转变为临床决策的“总指挥”和复杂信息的“整合者”。他们将利用自己的临床经验和人文关怀,去解读AI提供的数据,去倾听患者的主观感受,最终做出最符合患者利益的、个性化的决策。
AI的角色 成为医生的**“超级数据分析师”和“永不疲倦的模式识别专家”**。它负责处理海量、多维度的医疗数据,从中发现规律、识别风险、提供证据,为医生的决策提供强大的数据支持。
患者的角色 从被动的疾病承受者,转变为主动的健康管理者和诊疗过程的参与者。他们通过可穿戴设备、健康App等工具,持续记录自己的生命体征和主观感受,为AI和医生提供更丰富、更连续的数据源,并参与到治疗方案的共同决策中。
这三者共同构成了**“医生临床经验 + AI数据分析 + 患者主观感受”**的三维诊断模式。在这个模式下,医生的智慧、AI的算力和患者的体验被有机地结合在一起,形成了一个能够自我学习、持续优化的智能健康闭环。它既能提升诊断的精准性,又能降低误诊的风险,最终让医疗回归其本质——对生命的尊重与关怀。
结论
从劳伦·班农的甲状腺癌,到“内镜精灵”发现的万千早期病灶,AI在癌症早筛和诊断领域的价值已经得到了反复验证。它通过强大的数据分析能力,将癌症的发现窗口显著前移,为无数患者赢得了宝贵的生机,也为不堪重负的医疗体系带来了降本增效的希望。
我们必须清醒地认识到,AI并非万能灵药。它的建议必须经过专业医生的审核,它的应用必须在严格的伦理和法规框架内进行。它不能替代医生的临床经验,更无法复制医生与患者之间温暖的信任关系。
未来已来,一个由人与机器深度协作的医疗新时代正在拉开序幕。对于我们每一个人来说,学会理性地利用AI这个强大的工具,主动关注身体的变化,定期进行科学的体检,并在AI的提示和医生的指导下,共同管理好自己的健康,将是这个时代赋予我们的新能力,也是对生命最积极、最负责任的态度。
📢💻 【省心锐评】
AI不是要取代医生,而是要淘汰那些不会使用AI的医生。人机协同,才是通往精准医疗的唯一路径。

.png)


评论