【摘要】微软AI医生MAI-DxO以超越人类医生4倍的诊断准确率和显著成本优势,重塑医疗诊断流程,推动医疗AI迈入协作智能与高效资源配置的新纪元。
引言
人工智能在医疗领域的应用,正以前所未有的速度重塑着诊疗生态。过去十年,AI辅助诊断从“锦上添花”的辅助工具,逐步演化为医疗决策的中坚力量。2024年,微软推出的MAI-DxO(Microsoft AI Doctor for Diagnosis Optimization)以其惊人的诊断准确率和成本控制能力,成为全球医疗AI领域的现象级产品。它不仅在复杂病例诊断中大幅超越资深医生,更以多维协作、场景适配和资源优化,推动医疗服务向智能化、普惠化、精细化方向跃进。
本文将以技术论坛的视角,深度剖析MAI-DxO的核心技术、协作机制、场景适配、行业影响及未来展望,力求为医疗AI从业者、技术开发者、医疗管理者和政策制定者提供一份兼具深度与广度的参考。
一、🌐 颠覆医疗圈:MAI-DxO用数据改写诊断规则
%20拷贝-fwrk.jpg)
1.1 诊断准确率的历史性飞跃
在医学界,诊断准确率一直是衡量医生能力和医疗系统水平的核心指标。传统上,复杂病例的诊断极度依赖医生的临床经验、知识广度和推理能力。然而,即便是拥有十年以上经验的专业医生,在面对高难度病例时,准确率也常常令人唏嘘。
2024年,《新英格兰医学杂志》发布的一项权威测试中,21名资深医生在304例复杂病例上的平均诊断准确率仅为19.9%。而MAI-DxO在同一测试中的集成模式下,准确率高达85.5%,实现了对人类医生的“碾压式”超越。
1.1.1 诊断准确率提升的意义
误诊率大幅下降:误诊和漏诊一直是医疗安全的痛点。MAI-DxO的高准确率意味着患者获得正确诊断的概率大幅提升,医疗风险显著降低。
医疗资源优化:准确诊断减少了重复检查和无效治疗,提升了医疗资源的利用效率。
患者体验升级:更快、更准的诊断流程,缩短了患者的就医周期,减轻了心理和经济负担。
1.2 诊断成本的革命性优化
医疗成本控制是全球医疗体系面临的共同挑战。传统诊断流程中,医生为确保万无一失,往往倾向于“多做检查”,导致费用高企。
MAI-DxO通过智能检查选择和成本管理,将每例检查成本从人类医生的2963美元降至2396美元,节省幅度高达20%-70%。这不仅让患者受益,也为医疗机构和保险体系减轻了巨大压力。
1.2.1 成本优化的技术基础
信息增益最大化:每一项检查都经过算法精挑细选,确保对诊断结果的边际贡献最大化。
低价等效替代:优先选择性价比高的检查项目,避免高成本低收益的“过度医疗”。
预算动态管理:实时监控费用,临近预算自动预警,确保诊断过程始终在可控范围内。
1.3 重新定义医疗效率与性价比
MAI-DxO的出现,标志着医疗AI从“辅助工具”向“决策引擎”转型。它不仅提升了诊断的科学性和精准性,更以数据驱动的方式,重塑了医疗服务的性价比和可及性。
二、🤖 虚拟医生天团:五维协作破解诊断难题
2.1 多智能体协作的创新范式
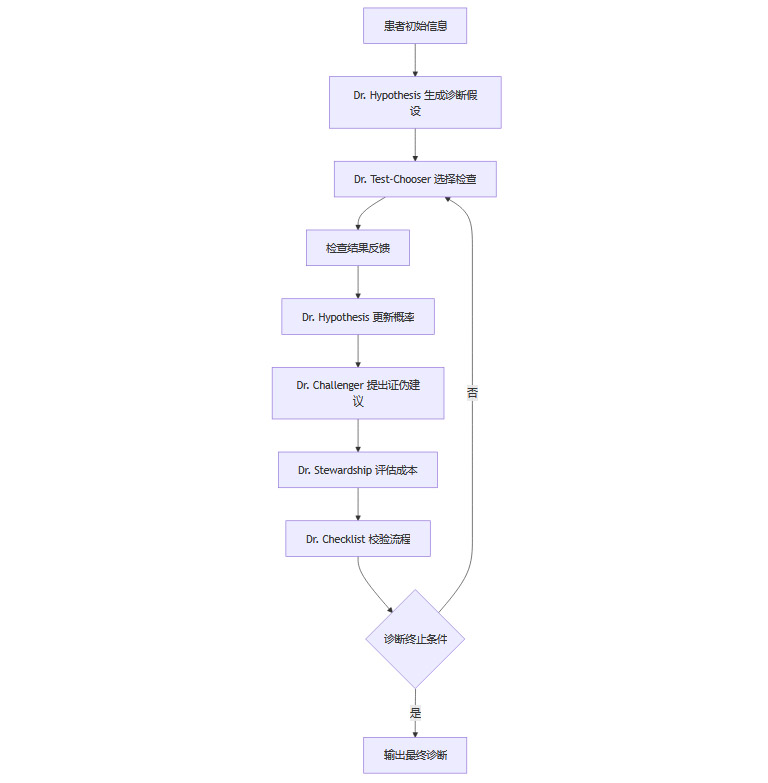
传统医疗诊断,往往依赖单一医生的知识和经验。MAI-DxO则以“虚拟医生团队”模式,将诊断流程拆解为五大角色,分别负责假设生成、检查选择、假设挑战、成本管理和质量控制。每个角色由专属AI智能体驱动,协同作战,极大提升了诊断的系统性和鲁棒性。
2.1.1 虚拟医生团队结构
2.2 五大角色分工详解
2.2.1 Dr. Hypothesis(假设医生)
核心任务:基于患者初始信息,利用贝叶斯算法动态生成和维护鉴别诊断列表。每获取一项新信息(如检查结果),即刻更新各疾病的概率排序。
技术亮点:
贝叶斯网络建模,支持多变量条件概率推理。
实时概率更新,避免诊断路径依赖和信息滞后。
临床价值:为诊断流程锚定清晰方向,减少“盲人摸象”式的无效推理。
2.2.2 Dr. Test-Chooser(检查选择医生)
核心任务:每轮从所有可选检查中,精准挑选最多3项最能区分领先假设的检查项目。
技术亮点:
信息增益最大化算法,优先选择对当前诊断分歧最大的检查。
检查组合优化,兼顾成本与诊断效能。
临床价值:让每一项检查都“物有所值”,大幅减少无效检测和资源浪费。
2.2.3 Dr. Challenger(挑战医生)
核心任务:作为“诊断监督员”,主动识别并挑战当前主导假设,提出证伪性检查建议。
技术亮点:
反事实推理,模拟“如果不是当前假设,最可能是什么?”。
锚定偏差检测,防止团队陷入思维定式。
临床价值:确保诊断逻辑的全面性和开放性,降低误诊风险。
2.2.4 Dr. Stewardship(成本管理医生)
核心任务:践行“性价比诊断”,优选等效低价检查方案,否决低收益高成本项目。
技术亮点:
成本效益分析模型,动态评估每项检查的边际收益。
预算约束下的最优解搜索。
临床价值:在精准诊断与费用控制间找到黄金平衡点,提升医疗服务的可持续性。
2.2.5 Dr. Checklist(质量控制医生)
核心任务:全程校验检查名称有效性,监控团队推理一致性,防止低级错误。
技术亮点:
规则引擎自动校验,流程异常自动报警。
推理一致性检测,确保团队协作无缝衔接。
临床价值:筑牢诊断流程的质量防线,保障诊断结果的可靠性。
2.3 虚拟医生团队的协作流程
三、🩺 五大模式适配全场景:从急诊到日常诊疗全覆盖
%20拷贝-ksmk.jpg)
3.1 多场景适配的必要性
医疗服务场景千差万别:从资源紧张的急诊、到流程规范的日常门诊、再到疑难杂症的多学科会诊,每一种场景对诊断速度、成本、精度和资源配置的要求都不尽相同。MAI-DxO以五大模式,灵活适配全场景需求,极大拓展了AI诊断的应用边界。
3.2 五大模式详解
3.2.1 Instant Answer模式:急诊救星
应用场景:急诊、偏远地区、远程医疗
技术机制:依托病例摘要,利用大模型知识库和推理能力,秒级输出初步诊断建议。
临床价值:在“分秒必争”的急救场景下,为医生和患者争取宝贵时间,提升救治成功率。
3.2.2 Question Only模式:基层医疗首选
应用场景:基层医疗、健康筛查、资源受限地区
技术机制:通过层次化问诊,深度挖掘病史信息,无需任何辅助检查。
临床价值:极大降低诊断门槛,让优质医疗服务下沉至基层,提升全民健康水平。
3.2.3 Budgeted模式:动态预算管家
应用场景:常规门诊、医保控费、企业健康管理
技术机制:实时跟踪检查费用,临近预算自动预警,动态调整诊断策略。
临床价值:在有限预算内实现诊断效能最大化,兼顾医疗质量与经济性。
3.2.4 No Budget模式:疑难病症克星
应用场景:疑难杂症、多学科会诊、科研探索
技术机制:无成本限制,调动虚拟团队深度协作,穷尽一切可能性。
临床价值:攻克极端复杂病例,推动医学前沿突破。
3.2.5 Ensemble模式:多团队会诊模拟
应用场景:多学科会诊、重大疾病、罕见病
技术机制:并行运行多个诊断团队,聚合多元结果,综合判断。
临床价值:进一步降低误诊风险,提升诊断可靠性和科学性。
四、🏥 医疗AI新纪元:不是取代,而是重构诊疗生态
4.1 医生的超级助手:人机协作新范式
MAI-DxO的目标并非取代医生,而是成为医生的“超级助手”。它为临床医生提供第二诊断意见,辅助处理海量病例,让医生能够将更多精力投入到复杂决策和人文关怀上。
4.1.1 人机协作的优势
提升诊断质量:AI补足医生知识盲区,减少主观偏差。
减轻医生负担:自动化处理常规病例,释放医生时间。
促进医患沟通:AI生成的诊断报告结构清晰,便于患者理解和决策。
4.2 资源优化器:医疗资源配置的智能引擎
通过精准检查规划和动态成本管理,MAI-DxO极大减少了医疗资源浪费。尤其在基层医疗和远程诊疗中,有限资源得以最大化利用,推动医疗公平和普惠。
4.2.1 资源优化的实际成效
检查项目减少:平均每例检查数量下降30%以上。
费用节省显著:患者自付比例降低,医保压力减轻。
服务半径扩大:AI诊断能力下沉至乡村、边远地区。
4.3 医学教育革新:临床思维训练的“AI教练”
MAI-DxO不仅服务于临床一线,更为医学教育带来革命性变革。它能够生成高质量模拟病例,支持医学生和住院医师进行沉浸式诊疗训练,加速临床思维的养成。
4.3.1 教育应用场景
病例推演:自动生成多样化、难度分级的病例,提升学生实战能力。
诊断推理训练:模拟真实诊断流程,锻炼学生的逻辑思维和决策能力。
考核与反馈:AI自动评分,精准定位学生薄弱环节,个性化提升。
4.4 伦理与监管:AI医疗的边界与挑战
随着MAI-DxO等AI医疗系统的广泛应用,伦理和监管问题日益凸显。AI在医疗决策中的角色、数据隐私保护、算法透明度、责任归属等,成为行业和社会关注的焦点。
4.4.1 主要伦理议题
知情同意与患者自主权:患者是否有权选择AI参与诊断?AI诊断建议如何与患者沟通,确保其知情权和决策权?
数据安全与隐私保护:医疗数据高度敏感,AI系统如何确保数据加密、匿名化处理,防止数据泄露和滥用?
算法透明与可解释性:AI诊断过程是否可追溯?医生和患者能否理解AI的推理逻辑,避免“黑箱”决策?
责任归属与法律风险:AI误诊时,责任应由谁承担?医生、AI开发者、医疗机构如何分担法律责任?
4.4.2 监管趋势与行业应对
国际标准制定:欧美等发达国家已启动AI医疗标准化进程,推动算法透明、数据安全、伦理合规等多维度监管。
行业自律机制:大型医疗AI企业普遍设立伦理委员会,制定AI开发和应用的道德准则。
多方协作治理:政府、企业、医疗机构、患者组织共同参与AI医疗治理,形成多元共治格局。
4.5 技术演进与未来展望
MAI-DxO的成功,标志着医疗AI从“单点智能”迈向“协作智能”时代。未来,随着大模型、联邦学习、多模态感知等前沿技术的融合,AI医生将具备更强的泛化能力、个性化服务和自我进化能力。
4.5.1 技术演进方向
多模态融合:集成影像、基因、病理、文本等多源数据,实现全方位诊断。
个性化医疗:结合患者遗传、生活方式、环境等信息,定制个体化诊疗方案。
自我学习与进化:通过持续学习真实世界病例,AI系统不断优化诊断策略,适应新发疾病和医学进展。
跨学科协作:AI医生与药学、护理、康复等多学科智能体协作,提供全周期健康管理。
4.5.2 未来医疗生态的重构
智能医院:AI主导的智能分诊、智能病房、智能随访,提升医院运营效率和患者体验。
全民健康管理:AI赋能家庭医生、健康管理师,实现疾病预防、早筛、慢病管理的全流程智能化。
全球医疗互联:AI医生跨越地域限制,推动全球医疗资源共享与协作,缩小健康鸿沟。
五、🔬 技术深度剖析:MAI-DxO的核心算法与架构
%20拷贝-ibmn.jpg)
5.1 贝叶斯推理与概率排序
MAI-DxO的诊断引擎以贝叶斯推理为核心,通过动态概率更新,实现对复杂病例的精准鉴别诊断。
5.1.1 贝叶斯网络建模
节点定义:每个节点代表一种疾病或症状,节点间通过条件概率连接。
信息流动:每获取一项新检查结果,网络自动更新所有相关疾病的概率分布。
优势:支持多变量、多路径推理,适应复杂临床场景。
5.1.2 概率排序与决策支持
动态排序:根据最新信息,实时调整疾病优先级,指导后续检查和治疗决策。
不确定性管理:对概率低但危害大的疾病,自动提升警觉性,防止漏诊。
5.2 信息增益最大化与检查选择
Dr. Test-Chooser通过信息论方法,量化每项检查对诊断分歧的贡献,优先选择信息增益最大的项目。
5.2.1 信息增益计算
定义:信息增益=检查前后诊断不确定性的减少量。
算法实现:遍历所有可选检查,计算其对当前领先假设的区分度,选取前三项信息增益最大的检查。
5.2.2 检查组合优化
成本约束:在预算范围内,优先选择性价比最高的检查组合。
动态调整:根据前一轮检查结果,实时调整后续检查策略。
5.3 反事实推理与锚定偏差防控
Dr. Challenger通过反事实推理,主动挑战主导假设,防止团队陷入思维定式。
5.3.1 反事实推理机制
假设否定:模拟“如果当前假设错误,最可能的替代诊断是什么?”
证伪性检查:优先推荐能直接否定主导假设的检查,确保诊断路径开放。
5.3.2 锚定偏差检测
异常识别:监控团队推理过程,发现异常一致性或信息遗漏,自动报警。
多元视角:引入外部知识库和专家系统,丰富诊断视角。
5.4 成本效益分析与预算管理
Dr. Stewardship以成本效益分析为核心,动态平衡诊断精度与经济性。
5.4.1 成本-收益模型
边际收益评估:每项检查的新增诊断价值与其成本进行量化对比。
预算动态分配:根据病例复杂度和预算剩余,灵活调整检查投入。
5.4.2 低价等效替代策略
等效性判定:对功能相近的检查项目,优先选择价格更低者。
高成本否决:对低收益高成本的检查,自动否决,防止过度医疗。
5.5 质量控制与流程一致性
Dr. Checklist通过规则引擎和流程控制,保障诊断流程的规范性和一致性。
5.5.1 检查名称校验
标准化命名:自动校验检查名称,防止重复、遗漏或错误。
流程异常报警:发现流程异常,自动提示团队修正。
5.5.2 推理一致性监控
多轮推理比对:对比不同轮次推理结果,发现逻辑冲突及时修正。
团队协作优化:通过流程数据分析,持续优化团队协作效率。
结论
微软MAI-DxO以其革命性的诊断准确率、成本控制能力和多智能体协作机制,正在重塑全球医疗诊断生态。它不仅大幅提升了诊断科学性和效率,更以灵活的场景适配和资源优化,推动医疗服务向智能化、普惠化、精细化方向迈进。未来,随着技术演进和伦理监管的完善,AI医生有望成为医疗体系不可或缺的中坚力量,实现“人人享有高质量医疗”的美好愿景。
📢💻【省心锐评】
随着技术落地,它将像 “医疗版 GPT” 一样,渗透到问诊、检查、诊断全流程,让精准医疗触手可及。

.png)

评论